このような方は一度、三ノ輪・南千住の菅原眼科クリニックまでご相談ください!
☑健康診断で「緑内障」「視神経乳頭陥凹」の診断を受けた方
☑健康診断で「眼圧が高い」と診断を受けた方
☑視野が狭くなった
☑視野の一部が欠ける
☑目が見えにくい、視力が落ちた
緑内障は加齢とともに徐々に進行し、初期には自覚症状がないことがほとんどです。
病気の進行はゆっくりで視野も少しずつ狭くなっていくため、気が付いた時にはかなり進行していることもあります。
そのため、「視野が狭くなった」「見えづらい」と異常を感じた際には、症状が進行してしまっていたりすることも少なくなく、場合によってはほとんど見えていないことや失明にいたる危険性があります。
緑内障は症状の早期発見と治療が重要です。
健康診断で「緑内障」「視神経乳頭陥凹」の診断を受けた方や「眼圧が高い」という診断を受けた方、先述のような症状を感じる方は、ぜひ一度当院へご相談ください。
●菅原眼科クリニックの緑内障の治療
〇早期発見のために、検査に力を入れております
緑内障の治療には、早期発見~治療の開始がなによりも重要になります。
当院では、目の状態を正確に把握し、緑内障を含めた目の疾患を早期発するためにも検査に力を入れております。
〇精度の高い視野検査機器を導入しております。
当院では、2023年度より精度の高い視野検査器機(imo vifa)を導入しました。
覗き込む形で検査を行えることや、従来の検査機器と比べ検査時間が短く済むため、より楽に検査を受けることが可能です。
〇院長自身が、「親身・丁寧・わかりやすい」治療を心がけ緑内障治療を行います。
緑内障は治る病気ではないため、生涯お付き合いしていく必要のある目の病気になります。
当院では、院長が親身に長期的な治療をサポートします。
医師からの説明はもちろんのこと、映像やパンフレットを用いて患者様にとってもわかりやすい説明を行っております。
〇長期的な通院、治療を一緒に寄り添いサポートします。
緑内障の治療は長期的に続くものであり、途中で治療を辞めてしまうと症状が進行し、目に悪影響がでてしまいます。逆に早期発見ししっかりと通院して治療を続ければ、日常生活に負担の少ない目の状態を十分に保つことができます。
当院では、通院の負担を少しでも少なくするためにも予約制を導入しております。
予約していただくことで、毎回の通院でも、待ち時間を少なくスムーズなご案内が可能です。
緑内障とは
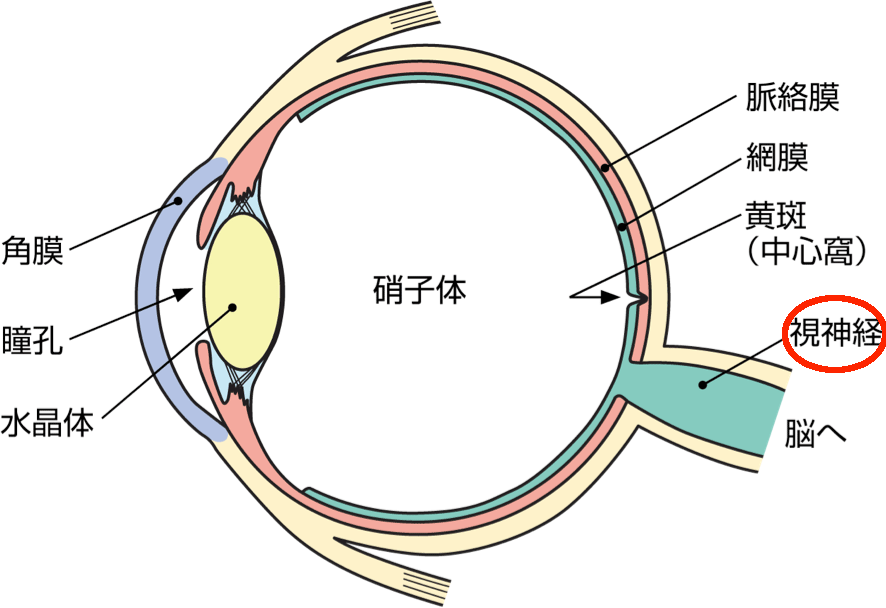
緑内障とは、視神経が障害され見える範囲(視野)が狭くなる病気です。
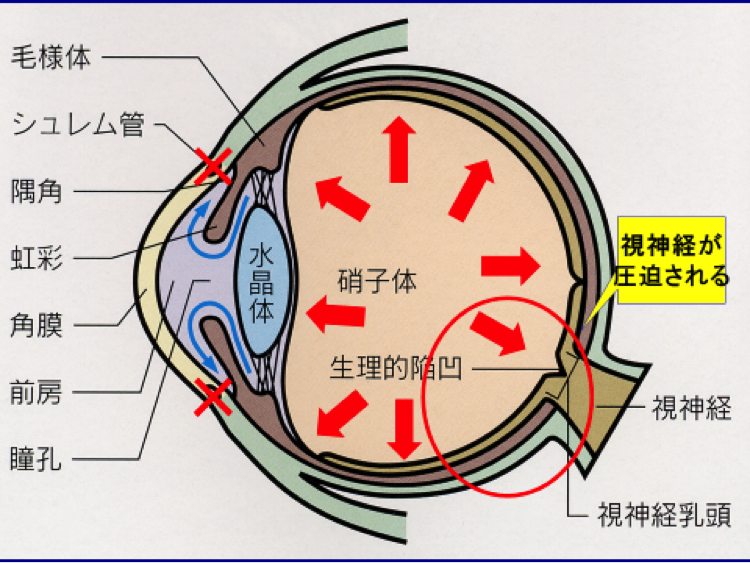
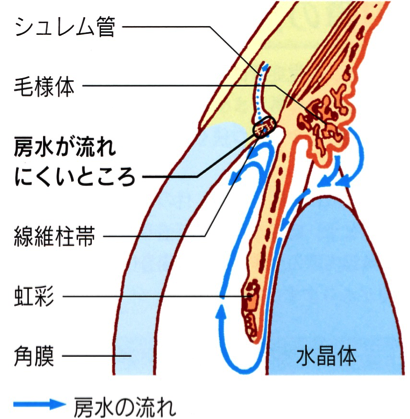
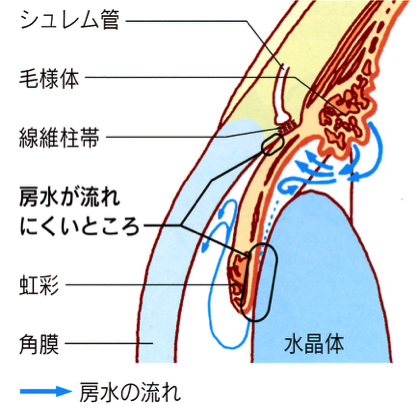
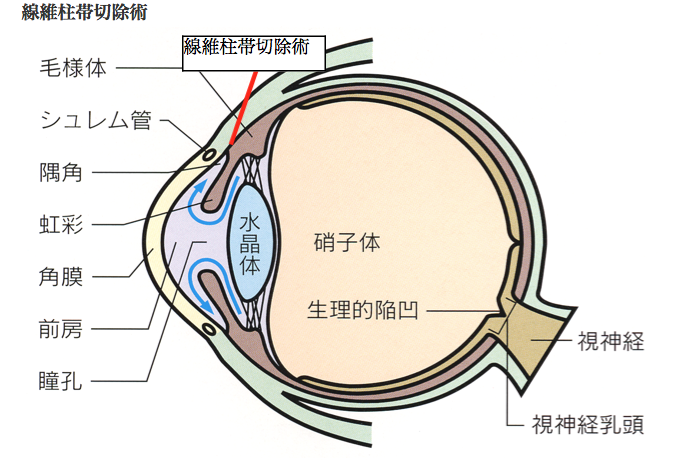
緑内障の発症には眼圧が関係しています。眼圧とは眼の硬さのことです。もう少し詳しく説明すると眼球内には房水という毛様体から産生された水が虹彩と水晶体の間を通り、角膜と虹彩の間にある隅角の中の線維柱帯という部分から眼の外に排出されます。
隅角が狭くなったり、隅角は広いけれど線維柱帯が目詰まりして房水が流れなくなると、眼の中に房水がたまり眼圧が上昇します。眼圧が上昇すると眼の奥の視神経が圧迫されくぼみ、徐々に視野が欠けてきます。
緑内障は初期には自覚症状がないことがほとんどです。
病気の進行はゆっくりで視野も少しずつ狭くなっていくため、気が付いた時にはかなり進行していることもあります。
一度障害された視神経を元に戻す方法はなく、放置すれば徐々に視力も低下し、さらには失明に至ることもあるため早期発見・早期治療が大切です。
日本では失明原因の第1位とされ、40歳以上の日本人においては20人に1人が緑内障患者という報告もあり、年齢とともに発病する確率が高まると言われています。
緑内障の分類
緑内障には色々なタイプがあります。原因別に分類すると、生まれつきの緑内障である発達緑内障、他の眼の病気や体の病気、薬などの長期使用による続発緑内障、原因不明の3つに分けられますがほとんどが原因不明の緑内障になります。
形態別に分けると開放隅角緑内障か閉塞隅角緑内障に分けられます。
開放隅角緑内障
隅角は開いて広くなっているものの、線維柱帯が目詰まりを起こし、房水が十分に排出されないために眼圧が上昇するタイプです。
眼圧が正常範囲(10〜21mmHg)を超えて上昇する原発開放隅角緑内障と、眼圧が正常範囲内であるにもかかわらず視神経が障害される正常眼圧緑内障に分けられます。
正常眼圧緑内障は日本人に多く、緑内障患者全体の7割を占めています。
閉塞隅角緑内障
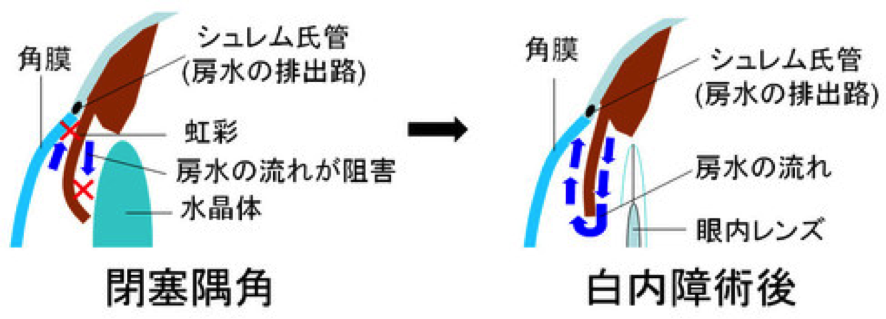
隅角が狭いために房水が十分に排出されず、眼圧が上昇するタイプです。
生まれつき、水晶体の大きさに比べ前房が浅い人に起こりやすいと言われています。加齢に伴い水晶体は少しずつ硬くなる性質がありますが、その影響で虹彩が隅角側に押し出されて房水の排水路をふさいでしまうのです。
急性発作と慢性型があり、急性発作は隅角が完全に閉じてしまい、急激に眼圧が上昇した状態で、霧視、充血、眼痛、頭痛、吐き気などの症状を起こします。発作を起こした場合はすぐに治療しないと失明する危険性もあります。
慢性型は徐々に眼圧が上昇し、自覚症状を伴わずに視野がだんだん欠けていきます。
緑内障の検査と診断
緑内障は眼圧検査、眼底検査、視野検査で診断が行われます。眼圧検査では機器を使用して眼圧を計ります。眼底検査では視神経の障害の程度を調べます。
視神経乳頭の凹みや視神経周囲の神経線維層が薄くなるのでその有無を見ます。
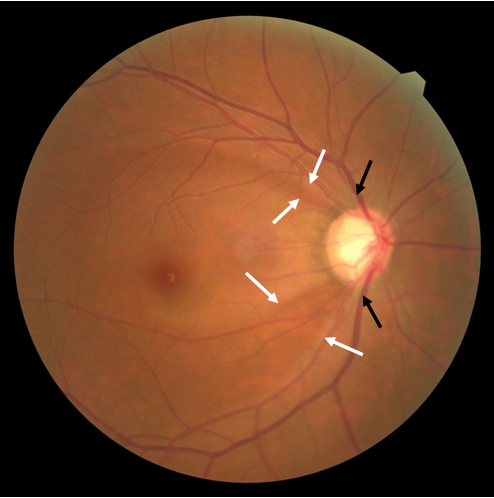
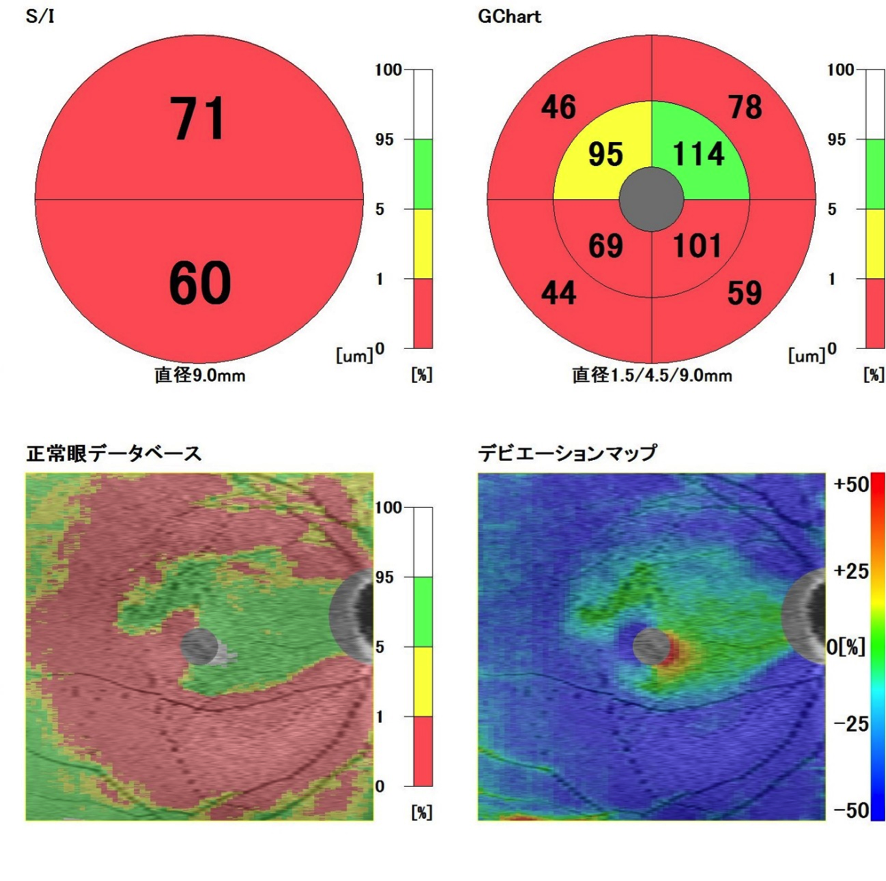
緑内障の視神経乳頭
視神経は上下とも陥凹が大きい(黒矢印)。また視神経の上下に神経線維層欠損が見られる(白矢印)
視野検査では30分程度の時間をかけ視野の範囲を調べます。時間はかかりますが、緑内障の進行状況を調べる重要な検査です。
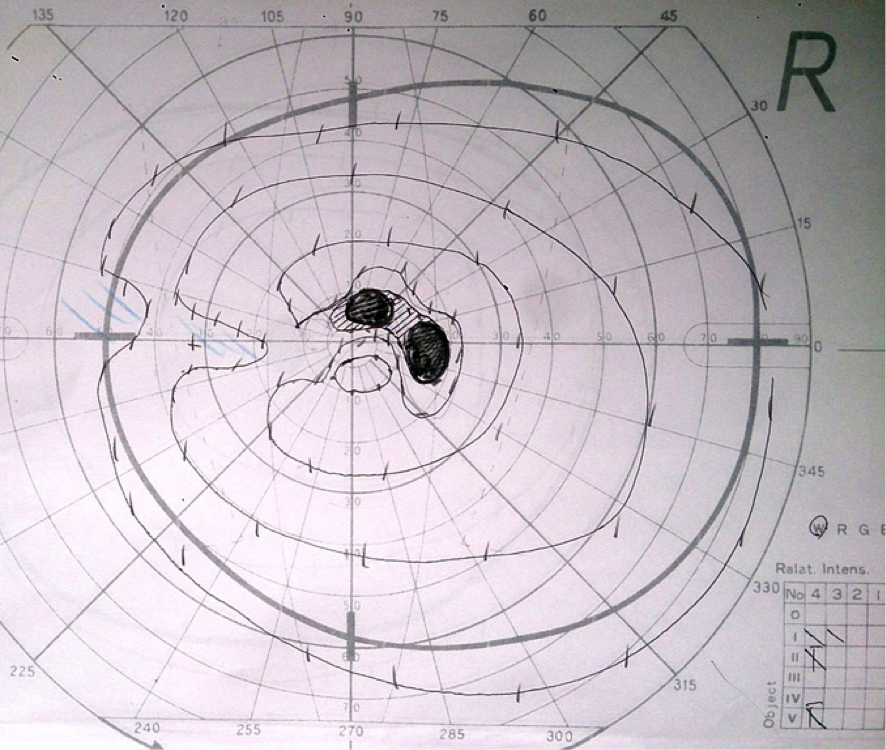
緑内障の視野
へこんでいる部分、黒い部分が視野のかけている部分
光干渉断層計(OCT)では視神経乳頭周囲や黄斑部の網膜の神経線維層の厚みを調べることにより、早期発見につながることから最近では積極的に行われています。
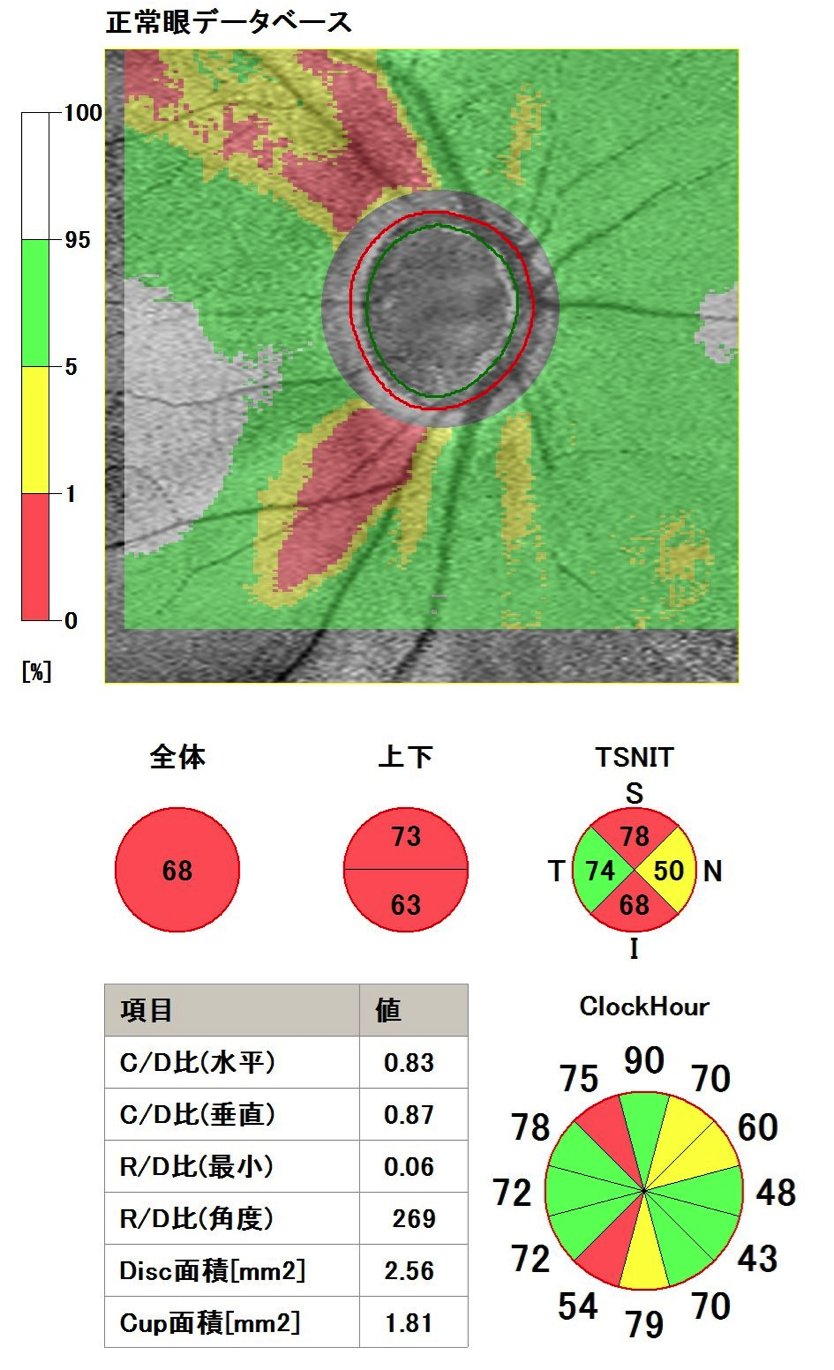
OCT検査による視神経乳頭周囲の網膜神経線維層の厚みの状態
乳頭の上下で比べると、下方が薄い
OCT検査による黄斑の網膜神経線維層の厚みの状態
黄斑部の上下とも薄いが、特に下方が薄い。
緑内障を早期発見するためには、定期的な検査を続けていくことが必要となります。また病気が発見された場合も、進行具合や治療効果を確認するために、継続的な検査が重要になります。
緑内障の治療方法
緑内障の治療の目的は、現状以上に視野の欠損が広がらないようにすることです。緑内障により視野欠損が起こった場合、傷ついた視神経を修復し、視野を回復することはできません。早期に発見し適切な治療をすることで、失明する危険性を回避することが可能です。
治療方法として効果的なのは眼圧を下げることです。最初に行われるのは、点眼薬による薬物療法です。用いられる薬の種類は房水の産生を抑えるタイプと房水の排出を促すタイプの2つに分けられます。まず1種類の点眼薬から開始し、効果が不十分な場合は薬を変更したり追加したりします。内服薬を服用することもあります。
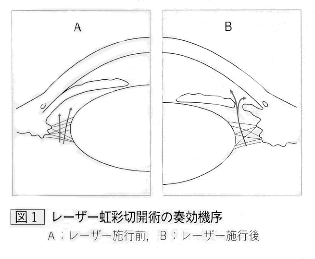
薬物療法での効果が得られない場合に行われるのがレーザー療法です。房水の流れを改善させるために、目詰まりを起こしている線維柱帯にレーザーを照射します。急性緑内障発作の場合は房水の排水を確保する必要があるため、レーザー虹彩切開術が行われます。虹彩に穴を開け、房水の流出路を作ります。
レーザー照射を行っても穴が開かない場合は、手術で穴を開けます。急性緑内障発作は片側に起こるともう片方にも起こる可能性が高いため、予防的にレーザー治療を行うことがあります。
薬物療法でもレーザー療法でも効果が十分得られなければ、手術が行われます。房水の流出路を新たに作る手術で、最も多く行われているのは線維柱帯切除術になります。これは強膜から線維柱帯に向けて小さな穴を掘り、線維柱帯を切除して、房水を結膜下へ流し込みます。術後の管理が重要で、経過を観察しながら眼圧をコントロールするための処置を行わなければなりません。
閉塞隅角緑内障の場合、水晶体が前方に移動して隅角をふさいでいる場合もあり、その時は白内障の手術をして眼内レンズを入れる場合もあります。
緑内障で注意すべき薬
もし現在ほかの病気の薬を使用中で、薬の説明書に「緑内障には禁忌」と書いてあったら、閉塞隅角緑内障の方は注意してください。隅角が狭い閉塞隅角緑内障では、抗コリン作用を有する薬物を使用した場合に急性緑内障発作が誘発される可能性があります。ただしレーザー周辺虹彩切除術や白内障手術を受けた眼では問題ありません。
また開放隅角緑内障の場合も問題ありません。緑内障の方は、他の病気の薬を飲む前に、「緑内障には禁忌」と書いていないかどうか、禁忌と書いてある場合はご自分の緑内障のタイプを確認してください。
緑内障における日常生活の注意点
日常生活には特に制限はありません。緑内障は自覚症状が初期のうちなく、進行に気づきにくいため、治療の効果も実感しにくいのですが、処方された点眼・内服薬の回数・量を守り、定期的な通院をすることが大切です。